Im Freundes- und Bekanntenkreis, in Gesundheits- und Paleo-Foren wird gerne diskutiert, wenn der Hausarzt beim Bluttest feststellt: „Ihre Cholesterin-Werte sind zu hoch!“
Betroffenheit, manchmal auch Panik, zumindest aber Unsicherheit macht sich breit, wenn bestimmte Zahlen im Laborbefund sich nicht in das vorgegebene Raster des Gesundheitssystems fügen wollen.
Häufiger Ratschlag: „Essen Sie weniger Cholesterin, weniger tierisches Fett und nehmen Sie Statine, die Ihre Cholesterinwerte wieder senken, dann vermeiden Sie Herz- und Kreislauferkrankungen!“
Ist das so? Was genau ist Cholesterin, HDL, LDL und wie hängen diese Werte mit Herz- und Kreislauf-Erkrankungen zusammen? Ist es sinnvoll, Cholesterin-Senker zu nehmen und dadurch nicht selten Medikamente für den Rest des Lebens zu schlucken?
Bei so einem wichtigen Thema sollte man sich genau informieren. Denn leider berichten Medien und Industrie nur selten sachlich und korrekt über diese Thema. Schließlich betrug der weltweite Umsatz mit Lipid-Regulatoren (also: „Cholesterin-Senker“) im Jahr 2014 satte 28 Milliarden Dollar. Da kann es durchaus vorkommen, dass zugunsten des Umsatzes die ein oder andere Information in der Werbung etwas unpräzise dargestellt wird.
Inhalt
Dieser Artikel ist etwas länger geworden, ich habe daher versucht, ihn mit Inhaltsverzeichnis, Zusammenfassungen etc. zu strukturieren und etwas leserlicher zu machen. Viel Spaß beim Lesen!
TL;DR
Cholesterin ist ein lebenswichtiger Baustoff für Zellen, Hormone und viele andere Vorgänge im Körper. Der Cholesterin-Gehalt im Blut wird kaum vom Cholesterin-Gehalt in der Nahrung beeinflusst.
Cholesterin und Fette werden im Blut durch Lipoproteine (z. B. HDL und LDL) transportiert. Statistische Studien fanden Korrelationen zwischen Cholesterin-, HDL- und LDL-Werten und Herz-/Kreislaufkrankheiten, die jedoch keine Rückschlüsse auf Ursache und Wirkung zulassen.
Trotzdem glauben große Teile der Bevölkerung an die Cholesterin-Hypothese, nach der der Verzehr von Cholesterin und tierischem Fett als Ursache für schlechte Blutwerte und Herz- und Kreislaufkrankheiten gelten. Diese Behauptung wird von modernen Forschern und Ärzten immer mehr angezweifelt, weil sie einfach durch Experiment und Beobachtung widerlegt werden kann und weil die zugrunde liegenden Studien sich bei näherer Betrachtung als unpräzise oder fehlerhaft herausgestellt haben.
Neuere Forschungsergebnisse deuten darauf hin, dass übermäßiger Verzehr von Zucker, Kohlenhydraten, pflanzlichen und industriell gewonnene Fetten, sowie Transfetten zu den eigentlichen Ursachen von Herz-/Kreislauf-Erkrankungen gehören, weil sie nachweislich direkt oder indirekt Blutgefäße, Cholesterin-Moleküle und LDL-Partikel beschädigen. Cholesterin ist daher eher Opfer und nicht Täter.
Cholesterin-senkende Mittel bieten für die meisten Bevölkerungsgruppen kaum Vorteile, dafür viele Nachteile wie Muskelschwund, Depressionen, Schlaf- und Nervenstörungen, höheres Diabetes-Risiko, Krebsverdacht und viele weitere Nebenwirkungen. Denn das künstliche Senken des Cholesterin-Spiegels ist ein schwerwiegender Eingriff in wichtige metabolische und hormonelle Vorgänge im Körper, der schwer abschätzbare Folgen hat.
Und jetzt in ausführlich:
Was ist Cholesterin?
Fangen wir bei den Grundlagen an:
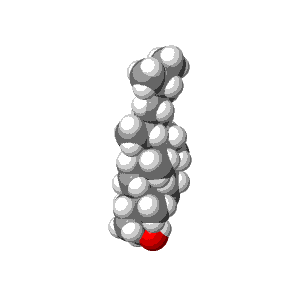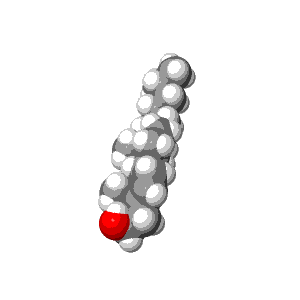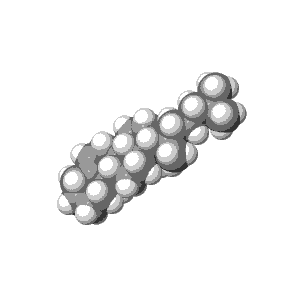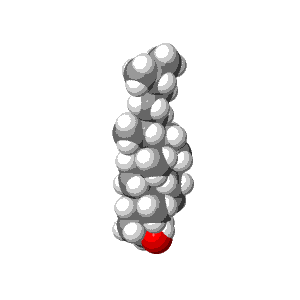
- Cholesterin ist ein Baustoff für Zellen: Jede menschliche (und tierische) Zelle verwendet Cholesterin, um die Zellmembran stabil zu halten und um den Transport von Signalstoffen durch die Zellmembran hindurch zu steuern. Wer genau sehen will, wie das auf molekularer Ebene funktioniert, kann das in diesem Video vom inneren Leben einer Zelle schön beobachten.
- Jede menschliche Zelle produziert ihr eigenes Cholesterin: Gerade weil Cholesterin so ein wichtiger Baustoff ist, ist es für die Zelle überlebenswichtig, ihr eigenes Cholesterin produzieren zu können. Der größte Teil des Cholesterins wird von den Körperzellen selbst hergestellt, nur ein geringer Teil wird von der Nahrung aufgenommen.
- Das mit der Nahrung aufgenommene Cholesterin hat nur wenig Einfluss auf das im Blut gemessene Cholesterin: Der Körper nimmt zwar etwa 45 % des in der Nahrung enthaltenen Cholesterins auf [1], jedoch hat das in der Nahrung enthaltene Cholesterin keinen nennenswerten Einfluss auf das im Blut gemessene Cholesterin [2]. Das liegt ganz einfach daran, dass es im Körper wirksame Regelmechanismen gibt, die dafür sorgen, dass der Körper entsprechend weniger Cholesterin herstellt, wenn es schon aus der Nahrung kommt [3].
- Cholesterin ist Ausgangsstoff für wichtige Hormone: Alle Steroidhormone werden im Körper aus Cholesterin als Ausgangsstoff gebildet. Darunter finden wir Hormon-Stars wie: Cortisol (das Hormon, das uns morgens wach macht), Androgene (die männlichen Geschlechtshormone, wie z. B. der Superstar Testosteron), Östrogene und Gestagene (die weiblichen Geschlechts-, Zyklus- und Schwangerschafts-Hormone). Auch Vitamin D wird aus Cholesterin durch Sonneneinstrahlung auf der Haut gebildet, genau genommen ist es auch ein Hormon.
- Überschüssiges Cholesterin entsorgt der Körper über die Galle: Da Cholesterin in Fett- aber nicht in Wasser löslich ist, kann es nicht mit dem Urin ausgeschieden werden, sondern wird über die Galle im Darm entsorgt.
- Etwa 2 Promille der Bevölkerung (einer von 500) leidet genetisch bedingt an erhöhtem Cholesterin: Hierbei handelt es sich um eine erbliche Krankheit, einer familiäre Hypercholesterinämie, bei der der Cholesterinstoffwechsel durch defekte LDL-Rezeptoren gestört ist, was über Umwege zu stark erhöhtem Cholesterin im Blut führt.
So weit so gut.
Und was hat das jetzt mit HDL, LDL und allen anderen Begriffen rund um Cholesterin zu tun?
HDGDL, HDL und LOL, LDL!
Das häufigste Missverständnis in der Cholesterin-Diskussion dreht sich um Blutmesswerte: Das, was auf dem Laborzettel steht, ist nicht immer Cholesterin. Statt dessen werden Lipoproteine gemessen. Das sind spezielle Protein-Konstrukte, die Cholesterin und Fette transportieren.
Cholesterin ist nämlich ein Lipid und daher mit Fetten verwandt. Ähnlich wie bei Fetten ist auch Cholesterin wasserscheu und kann daher nicht ohne weiteres im Blut transportiert werden.
Lipoproteine können aufgrund ihrer Struktur Lipide im Blut transportieren. Neben Cholesterin gehören Fettsäuren, Triglyzeride (die eigentlichen „Fette“) und einige andere Stoffe zu den Lipiden.
Damit wasserunlösliche Lipide im wässrigen Blut transportiert werden können, benutzt der Körper einen Trick: Er verwendet sog. Phospholipide, die aus einem wasserlöslichen Kopf und zwei wasserunlöslichen Lipid-Schwänzen bestehen, um kugelartige, runde Hüllen zu bauen. Dabei zeigen die Wasser-freundlichen Phospholipid-Köpfe nach außen (und können daher problemlos im Blut schwimmen), während die Wasser-scheuen, aber Fett-freundlichen Lipid-Schwänze in das Innere der Kugeln ragen. Dort ist die Ladung enthalten, die transportiert werden soll: Fette und Cholesterin.
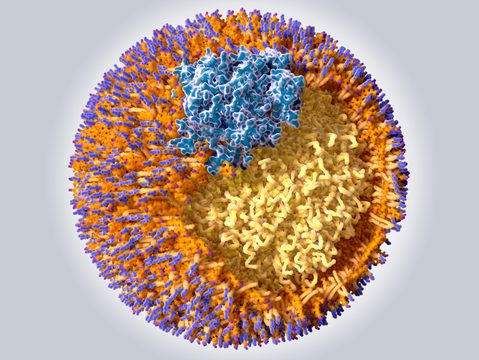
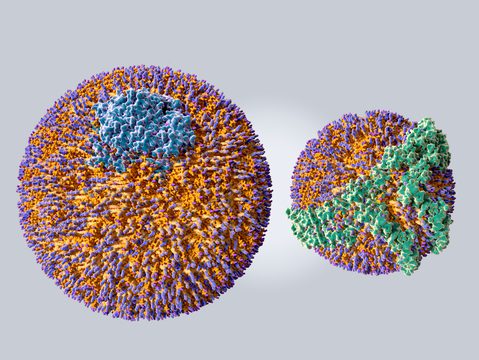
Im Bild erkennt man, dass das Innere der Kugel (gelb) die eigentliche Ladung enthält, die transportiert werden soll: Fette (Triglyzeride). Cholesterin taucht sowohl im inneren auf, als auch am Rand (gelb mit lila Köpfen), zusammen mit den Phospholipiden (orange mit blauen Köpfen). Bei Aufbau und Erhaltung der Struktur helfen sogenannte Apolipoproteine (blau), die auch eine andere wichtige Rolle haben: Nach dem Schlüssel-Schloss-Prinzip sorgen sie dafür, dass Lipoproteine im Körper erkannt werden und an den richtigen Stellen andocken, um ihre Ladung aufzunehmen oder abzugeben.
Cholesterin wird übrigens in zwei verschiedenen Formen transportiert: Als Teil der Hülle (unverestertes Cholesterin) und als Teil des Kerns (verestert), zusammen mit den Triglyzeriden.
Je nach Funktion der Lipoproteine sind unterschiedliche Apolipoproteine in der Hülle als Unterscheidungsmerkmal vorhanden. Das funktioniert wie Hinweisschilder oder wie spezielle Schlüssel, die in bestimmte Schlösser passen: Unterschiedliche Lipoproteine haben unterschiedliche Apolipoproteine und docken daher über unterschiedliche Rezeptoren an.
Die Lipoprotein-Familie
Lipoproteine gibt es in verschiedenen Größen und sie werden daher nach ihrer Dichte unterschieden. Alle Lipoproteine transportieren Fette (Triglyzeride), Cholesterin, Fettsäuren und andere Lipide, da es sich dabei primär um Transportmittel handelt. Je nach Größe unterscheiden sich die Verhältnisse zwischen Cholesterin und Fett:
Chylomikronen sind die größten Lipoproteine. Das sind die Tieflader mit Anhänger unter den Lipoproteinen und sie können bis zu einem Mikrometer groß werden, also ein Tausendstel Millimeter. Chylomikronen werden von Darmzellen aufgebaut und mit Fett und Cholesterin aus der Nahrung gefüllt. Über die Lymphe gelangen sie in die Blutbahn, um dann zu Fett- und Muskelzellen transportiert zu werden, die das Fett und Cholesterin einlagern oder verarbeiten.
VLDL – Very Low Density Lipoprotein sind die nächstgrößeren Lipoproteine, sozusagen die Lastwägen. Diese werden nur etwa ein 20stel so groß wie Chylomikronen. Sie werden in der Leber gebildet, um Fette aus der Leber in die restlichen Zellen zu bringen. Sie enthalten einen relativ kleinen Anteil Cholesterin.
IDL - Intermediate Density Lipoprotein sind Zwischenstufen: Wenn VLDL einen Großteil ihrer Fettladung abgegeben haben, verkleinern sie sich zu IDL-Partikeln und wandern wieder zur Leber zurück.
- LDL – Low Density Lipoprotein sind Lipoproteine, die kleiner als die Hälfte eines VLDL-Partikels sind. Sie entstehen in der Leber durch Umbau von IDL-Partikeln und sind sozusagen die Lieferwägen unter den Lipoproteinen. Primär dienen sie – aufgepasst – dazu, Cholesterin aus der Leber in die übrigen Körperzellen zu transportieren. Hier kommt das Cholesterin also zum ersten Mal richtig ins Spiel. Bei LDL-Partikeln unterscheidet man zwei Untergruppen:

Große, schwimmfähige LDL-Partikel („large, buoyant“), auch „Muster A“ genannt und
Kleine, dichte LDL-Partikel („small, dense“), oder auch „Muster B“.
Landläufig wird LDL als das „böse Cholesterin“ bezeichnet, dabei handelt es sich nicht wirklich um Cholesterin, sondern wie wir jetzt wissen um ein Lipoprotein. Und böse ist es auch nicht, weil es eine wichtige Aufgabe erfüllt, nämlich den Transport von Cholesterin im Körper.
HDL – High Density Lipoprotein: Bekannt als das „gute Cholesterin“ ist HDL ebenfalls kein Cholesterin an sich, sondern ein weiteres Mitglied der Lipoprotein-Transporterfamilie (sozusagen die Kleinwägen unter den Lipoproteinen). Auch HDL ist weder gut noch böse, sondern es versucht einfach nur seinen Job zu erledigen, und dabei gleich zwei Aufgaben zu erfüllen:
- Es transportiert Cholesterin von Körperzellen und Ablagerungen wieder zurück in die Leber und
- Es kann mit Chylomikronen und LDL-Partikeln zusammenstoßen und dabei Apolipoproteine an sie abgeben, die diese beim Heranreifen brauchen.
Im Bild oben rechts sieht man einen ungefähren Größenvergleich zwischen einem LDL-Partikel (links) und einem HDL-Partikel (rechts).
Man sieht auch, wie unterschiedlich die Strukturen der Apolipoproteine sein können: Beim LDL-Partikel sieht man hier in blau das Apolipoprotein B 100 und beim HDL das Apolipoprotein A (grün). Über diese Strukturen können die Partikel von den passenden Rezeptoren in den Körperzellen auf machanischem Wege erkannt werden.
Drei Fett-Kreisläufe
Grob vereinfacht gibt es im menschlichen Körper drei große Lipoprotein-Kreisläufe, je nachdem woher das Fett stammt, das von den Lipoproteinen transportiert wird:
Im exogenen Fettkreislauf (weil es dabei um Fett „von außen“ geht) werden im Darm aus dem in der Nahrung aufgenommenen und verdauten Fett die längerkettigen Fettsäuren mit Glyzerin zu Triglyzeriden verarbeitet. Zusammen mit dem Nahrungs-Cholesterin, Phospholipiden und den passenden Apolipoproteinen werden Chylomikronen gebildet, die über die Lymphe in den Blutkreislauf gelangen, ihre Fettladung an Körperzellen abgeben und deren Reste in der Leber wieder abgebaut werden.
Im endogenen Fettkreislauf (für das im Körper erzeugte Fett) bildet die Leber VLDL-Partikel mit neu erzeugten Fetten (z. B. aus dem Abbau von überschüssigem Blutzucker, Fructose oder Alkohol), die ihre Ladung an die Körperzellen abgeben und dabei zu IDL und LDL Partikeln reduziert werden. Körperzellen können über LDL-Rezeptoren ihren Cholesterinbedarf decken, an die die LDL-Partikel andocken können. Übrig gebliebenes LDL wird dann zum größten Teil von der Leber wieder eingesammelt und abgebaut, während überschüssiges oder beschädigtes LDL von Makrophagen („weiße Blutkörperchen“) abgebaut wird.
Beim Cholesterin-Rücktransport bildet die Leber HDL, das zunächst eher scheibenförmig aussieht und dann im Körper überschüssiges Cholesterin aus den Körperzellen einsammelt. Dabei wird es immer runder und kann auch bei Bedarf wieder Cholesterin an andere Körperzellen oder Lipoproteine abgeben oder es an die Leber zurücktransportieren. Überschüssiges Cholesterin kann die Leber dann über die Galle in den Darm zur Ausscheidung abgeben.
Das alles ist nur eine sehr vereinfachte Darstellung eines sehr komplexen Systems, das die Natur in Millionen von Jahren entwickelt hat, um im Körper Fette, Fett-ähnliche Substanzen und Cholesterin von der Nahrung über die Lymphe und durch die Blutgefäße in Körperzellen und zwischen Leber- und anderen Körperzellen hin und her zu transportieren.
Warum ist in diesem Spiel das Cholesterin so interessant und was hat das mit Herz- und Kreislaufkrankheiten zu tun?
Die Cholesterin-Herz-/Kreislaufkrankheits-Hypothese
Wenn man den Medien, der Pharma-Industrie und den meisten Hausärzten glaubt, dann:
- Sollte man möglichst wenig Cholesterin-haltige Speisen essen, um
- die Cholesterin-Werte im Blut möglichst niedrig zu halten, damit man
- Herz- und Kreislauf-Krankheiten vorbeugt.
- Falls das nicht klappt, sollte man Cholesterin-Senker (sog. Statine) nehmen, sonst läuft man Gefahr, einen Herzinfarkt oder einen Schlaganfall zu erleiden.
So, oder so ähnlich lautet die Cholesterin-Hypothese, die davon ausgeht, dass Cholesterin die Ursache für die Entstehung von Arteriosklerose und koronaren Herzkrankheiten ist und dass man durch Einfluss auf den Cholesterinspiegel solchen Krankheiten vorbeugen kann.
Stimmt das?
In den letzten Jahrzehnten hat sich herausgestellt, dass alle Kernaussagen der Cholesterin-Hypothese grob unpräzise oder völlig falsch sind. Schauen wir sie uns daher der Reihe nach an:
Menschen sind keine Hasen. Oder: Nahrungs-Cholesterin ist kein Blut-Cholesterin

Füttert man einen Hasen über längere Zeit mit hohen Mengen von Cholesterin, dann entwickelt er Ablagerungen in den Blutgefäßen, die man studieren kann. [4], [5]. Der „Cholesterin-Hase“ ist daher schon seit vielen Jahren ein Modell für die Cholesterin-Forschung.
Menschen sind keine Hasen. Zumindest war das so, als ich das letzte Mal in den Spiegel guckte. Der wesentliche Unterschied hier ist: Hasen sind natürliche Vegetarier und ihr Stoffwechsel ist nicht darauf ausgelegt, Cholesterin mit der Nahrung aufzunehmen.
Menschen sind dagegen Allesfresser mit einem entwicklungsgeschichtlich bedingt hohen Anteil an tierischer Nahrung in der auch häufig Cholesterin vorkommt. Daher hat unser Stoffwechsel sich in der Evolution darauf eingestellt, so dass er kein Problem mit Cholesterin in der Nahrung hat. Der Körper stellt die körpereigene Cholesterin-Produktion automatisch so ein, dass sich im Blut zu jeder Zeit die richtige Menge Cholesterin befindet.
Außerdem sollte man hier die Mengen beachten: Wollte man vergleichbar hohe Mengen von Cholesterin essen, wie es die armen Labor-Hasen tun, dann müssten wir ca. ein Dutzend Eier am Tag essen. Über 30 Tage lang, jeden Tag. Nicht sehr realistisch.
Auch dann wäre das für die meisten Menschen kein Problem: Es gibt den dokumentierten Fall eines 88-jährigen Menschen, der 25 Eier pro Tag aß und trotzdem normale Cholesterin-Werte hatte: Normal plasma cholesterol in an 88-year-old man who eats 25 eggs a day. Mechanisms of adaptation.. Das ist sicher kein Normalfall, zeigt aber, dass der menschliche Metabolismus auch in Extremfällen immer das Ziel verfolgt, den Cholesteringehalt im Blut unabhängig von der Ernährung auf die Mengen einzuregeln, die er benötigt.
Bei den meisten Menschen hat Cholesterin aus der Nahrung keinen nennenswerten Einfluss auf das Cholesterin im Blut. Etwa ein Viertel bis ein Drittel der Bevölkerung reagiert stärker auf Cholesterin, das über die Nahrung zugeführt wird, als der Rest. Jedoch hat dies keinen statistisch nachweisbaren Einfluss auf eine Anfälligkeit für Krankheiten, weil bei Frauen in solchen Fällen sich der HDL-Anteil gleichzeitig mit dem LDL-Anteil der Lipoproteine erhöht [7] und bei Männern zwar der LDL-Anteil im Vergleich zum HDL-Anteil leicht höher ist, aber dennoch innerhalb ärztlicher Empfehlungen verbleibt [8].
Es wird auch gerne behauptet, dass weniger Fett oder ein Verzicht von tierischem Fett zugunsten von pflanzlichem Fett sich günstig auf den Cholesterin-Spiegel auswirken soll. Auch das kann nicht bestätigt werden, denn auch hier schlägt der natürliche Regelmechanismus des Körpers zu, der den Cholesterinspiegel nach Bedarf einstellt.
Besonders gut sieht man das bei Kindern, von denen man annehmen kann, dass sie noch über einen natürlichen, weil jungen Stoffwechsel verfügen und bei denen eine starke Variation von Cholesterin und Fetten in der Nahrung keine nennenswerten Einflüsse auf den Cholesterin-Spiegel im Blut zeigt [2].
Um hier kein Cherry-Picking zu betreiben, mal was ohne Kinder: Unter Naturvölkern gibt es einige Extremfälle, wie die Massai, die sich fast ausschließlich von Milch, Fleisch und Blut ernähren. Trotzdem weisen sie niedrige Cholesterin-Werte auf und sie zeigen auch sonst nur wenig Anzeichen für Gefäßkrankheiten [9].
Und: Erst vor kurzem wurden Daten aus einem über 40 Jahre alten Versuch bekannt, bei dem tierisches Fett durch pflanzliches Fett ersetzt wurde. Zwar führte diese Intervention tatsächlich zu einer Senkung des Cholesterin-Spiegels (allerdings auf indirektem Wege durch einen hohen Anteil von Linolsäure im Fett, einer Omega-6-Fettsäure), aber gleichzeitig erhöhte sich die Todeswahrscheinlichkeit: Für jede 30 mg/dL weniger Cholesterin, das die Probanden aufgrund von pflanzlichem Öl statt tierischem Fett im Blut hatten, erhöhte sich ihr allgemeines Todesrisiko um 22 %. Dabei konnten keine günstigen Auswirkungen auf die Wahrscheinlichkeit gefunden werden, an Herz-/Kreislauferkrankungen zu leiden. Kein Wunder, dass diese Ergebnisse damals verheimlicht wurden: Sie passten nicht ins Anti-Cholesterin-Bild [10].
Wenn es einen Zusammenhang zwischen Ernährung und Cholesterin-Werten gibt, dann eher der, dass die Paleo-Ernährung [11] oder auch eine Low-Carb-Ernährung [12] in der Regel zu niedrigeren Gesamt-Cholesterin und LDL-Werten führt.
Interessant, oder?
Zusammenfassung: Cholesterin in der Ernährung ist für die allermeisten Menschen kein Problem. Entgegen der Mainstream-Meinung führt ein höherer Fett-Anteil in der Ernährung eher zu einer Verbesserung der Cholesterin-Werte als zu einer Verschlechterung.
Cholesterin und tierische Fette sind keine Ursache für Herz- und Kreislauferkrankungen
Kommen wir zum Kern der Debatte: Cholesterin ist gar nicht so „böse“ wie es von Medien, Ärzten oder Pharma-Firmen dargestellt wird:
Die meisten Begründungen für den Zusammenhang zwischen Cholesterin und Herz-Kreislauf-Ernkrankungen sind rein statistischer Natur. Prominenter Vertreter dieser Richtung ist der Ernährungwissenschaftler Ancel Keys mit seiner berühmt-berüchtigten 7-Länder-Studie. Allerdings stellte sich heraus, dass:
- Keys seine Daten mehr oder weniger geschickt gewählt hatte, weil er von vornherein die Cholesterin-und-Fett-als-Ursache-Hypothese bestätigen wollte,
- die Daten, die Keys zur Verfügung standen verzerrt waren (Lebensmittel-Produktions-Daten waren mit Konsum-Daten vermischt, Herz-Kreislauf-Todesursachen wurden je nach Land unterschiedlich präzise dokumentiert, etc.),
- eine gewisse Assoziation zwischen Fett-Konsum und Cholesterin-Werten und Tod durch koronare Herzkrankheiten in den Daten gezeigt werden konnte, aber hoher Fett-Konsum und hohe Cholesterin-Werte mit einer längeren Lebenserwartung einhergingen.
Und wie schlaue Paleosophie-Leser bereits wissen, gilt: Statistische Korrelationen beweisen keine Ursachen.
Nochmal in Fett: Statistiken zeigen keine Ursachen.
(Achtung: Wenn ich in diesem Artikel Statistiken oder statistische Studien zitiere, dann immer nur zur Illustration für oder als Gegenbeispiel gegen einen Mechanismus oder eine Hypothese, nie als „Beweis“.)

Und so wurde aufgrund der Arbeiten von Keys (der zuerst von seinen Kollegen ausgelacht wurde) und zahlreichen anderen Vertretern dieser Theorie das Cholesterin zunehmend in den 70er und 80er Jahren verteufelt, was gravierende Auswirkungen auf Ernährungs-Empfehlungen der ganzen Welt hatte und einen regelrechten Boom in der Pharma-Industrie auslöste.
Statistische Erhebungen lassen zwar nicht auf Ursachen schließen, sie sind aber dazu geeignet, Theorien zu überprüfen, zu illustrieren oder (besser) sie zu widerlegen. Das haben sieben Autoren im Jahre 2015 getan und im renommierten British Medical Journal veröffentlicht: Sie wollten wissen, ob die Studien-Lage der 70er und 80er Jahre ausreichend war, um eine staatliche Empfehlung von Niedrig-Fett-Ernährungs-Richtlinien für die Verhinderung von koronaren Herzkrankheiten zu rechtfertigen.
Von 98 möglichen Artikeln, die als Grundlage für eine solche Empfehlung in Frage gekommen wären entsprachen nur 6 Studien modernen Kriterien für randomisierte kontrollierten Studien. Keine dieser 6 Studien konnte einen Einfluss von weniger Fett, weniger gesättigtem Fett oder niedrigerem Cholesterin-Spiegel auf das Auftreten von koronaren Herzkrankheiten und nicht mal auf die allgemeine Sterbewahrscheinlichkeit mit statistischer Signifikanz aufzeigen [13].
Der wichtigste Punkt an der Studie ist nicht die Erkenntnis, dass weniger (gesättigtes) Fett in der Ernährung oder ein Ersatz von tierischem mit pflanzlichem Fett oder weniger Cholesterin keine Auswirkung auf Herzkrankheiten oder Gesamtsterblichkeit hatten. Das war sozusagen nur ein Nebenergebnis.
Das eigentlich spannende Ergebnis: In den 70er und 80er Jahren wurden Niedrig-Fett-Ernährungsrichtlinien für 220 Millionen US-Bürger und 56 Millionen UK-Bürger von staatlich subventionierter Seite eingeführt, durch die Medien weit verbreitet und weltweit übernommen, die keine belastbare wissenschaftliche Grundlage hatten.
Gruselig.
Zur Aufheiterung: Eine unterhaltsam geschriebene und trotzdem sehr gründliche Auseinandersetzung mit Ancel Keys und seiner Fett-Cholesterin-Hypothese findet Ihr in Denise Mingers Artikel The Truth About Ancel Keys: We’ve All Got it Wrong.
Seit Ancel Keys und der Verteufelung des Cholesterins in den 70er und 80er Jahren hat sich Vieles getan. Vor allem gibt es immer mehr Hinweise für das Gegenteil der Cholesterin-Annahme: So gibt es inzwischen zahlreiche Studien, bei denen hohe Cholesterin-Werte (Gesamt-Cholesterin oder LDL) nicht mit höheren Raten an Herz-/Kreislauferkrankungen einhergingen, sondern statt dessen hohe Cholesterinwerte mit einer niedrigeren allgemeinen Todesrate assoziiert waren. Vor allem bei Infektionen und gegen Krebs scheinen höhere Cholesterin-Werte hilfreich zu sein [14]. Hier wäre es toll, genauer nachzuforschen, aber leider ist es schwer für eine „mehr Cholesterin“-Hypothese Forschungsgelder zu gewinnen, zumal man damit offenbar nur wenig Geld verdienen kann.
Und wie sieht es mit Menschen aus, die aufgrund einer erblichen Störung ein Leben lang einen hohen LDL-Wert haben? Diese Bevölkerungs-Gruppe hat zwar Probleme mit Cholesterin- und Fett-Ablagerungen im Gewebe, weil der Fett-Haushalt gestört ist, der Krankheitsverlauf ist jedoch anders als bei typischen Herz-Kreislauferkrankungen und damit nicht vergleichbar.
Statistik mal richtig: Es kommt auf die Partikel-Größe und Qualität an
Natürlich hat die Wissenschaft nach den Publikationen von Keys in den 60er Jahren nicht halt gemacht und immer weiter geforscht. Trotz aller Statistiken ist nur sehr wenig über den konkreten Mechanismus hinter der Bildung von Gefäßablagerungen und den daraus folgenden Krankheiten wie Herzinfarkt und Schlaganfall bekannt.
Und für mich gilt, dass ein gut verstandener Mechanismus viel mehr wert ist, als jede Statistik.
Und so haben die Forscher die Sache mit dem Cholesterin genauer untersucht und Mitte der Neunziger Jahre festgestellt, dass nicht das Cholesterin und auch nicht das LDL (das „böse Cholesterin“) einen statistischen Zusammenhang zu Herz-Kreislauf-Erkrankungen zeigt, sondern die Größe der LDL-Partikel: Herzkranke Patienten hatten kleinere LDL-Partikel als gesunde Menschen.
Dieser Zusammenhang war unabhängig von anderen Blutfett-Werten wie HDL, Gesamt-Cholesterin und Triglyzeriden und sogar unabhängig von Rauchen, Blutdruck und Body Mass Index [15]. Diese Ergebnisse wurden von anderen Forschern mehrfach bestätigt: [16][17].
Das witzige an dieser neuen Beobachtung: Je kleiner die LDL-Partikel, desto weniger Cholesterin ist drin!
Wohlgemerkt, immer noch kein Beweis für eine Ursache, aber es sieht so aus gäbe es einen Zusammenhang zwischen Herz-Kreislauf-Krankheiten und der LDL-Partikel-Größe sowie dem Wert aus Gesamt-Cholesterin geteilt durch HDL.
Das ist wichtig zu wissen, denn diese Werte rechnet leider kaum ein Arzt aus: Der sagt einem nur pauschal, dass LDL zu hoch ist. Jetzt wissen wir: Nicht die Menge von LDL steht im Zusammenhang mit Herz-Krankheiten, sondern die LDL-Partikelgröße.
Herkömmliche LDL-Werte aus dem Laborzettel sagen daher nicht viel aus.
Was aber auf den meisten Laborzetteln steht ist sowohl die Gesamtmenge an Cholesterin als auch die Menge an HDL. Hier haben Forscher herausgefunden: Teilt man das Gesamt-Cholesterin durch den HDL-Anteil, bekommt man einen Wert, der statistisch gesehen sehr gut mit dem Auftreten von Gefäß-Krankheiten korreliert [16]. Liegt dieser Wert bei 4 oder höher, gehen Forscher von einem statistisch erhöhten Risiko für Herz-Kreislauf-Krankheiten aus [18].
Achtung, wir sind immer noch im Statistik-Land: Reine Korrelationen und keine Ursachenbetrachtung. Aber wer schnell seinen Laborzettel einer Prüfung unterziehen will, kann einfach Gesamtcholesterin durch HDL teilen und bei einem Wert von < 4 getrost den Rest ignorieren.
Doch zurück zu Mechanismen, wir wollen schließlich den Dingen auf den Grund gehen.
Schon in den Neunziger Jahren häuften sich die Anzeichen, dass die oben erwähnten, besonders kleinen LDL-Partikel in einem engeren Zusammenhang mit Gefäßkrankheiten stehen könnten und hierzu gibt es eine konkrete Theorie: Sind LDL-Partikel bestimmten Einflüssen ausgesetzt, können sie durch Oxidation beschädigt werden (Ox-LDL), so dass sie vom Körper nicht mehr als echte LDL erkannt werden. Kleinere LDL-Partikel scheinen hier besonders gefährdet zu sein.
Das führt zum Einen dazu, dass der Körper die „kaputten“ LDL-Partikel durch neue ersetzt, sich damit also die LDL-Gesamtmenge erhöht, zum Anderen können Ox-LDL Blutgefäße beschädigen oder sich an schadhafte Stellen in den Blutgefäßen anreichern, wo sie vom Immunsystem bekämpft werden, was zu Entzündungen und zu Ansammlungen von Makrophagen führen kann. Tritt dieser Vorgang sehr häufig auf, können sich dadurch größere Schäden an den Blutgefäßen bilden, bis hin zu Gefäßverengungen [19].
Das passt zur Verkehrs-Analogie: Treten zu viele Autounfälle auf, sorgen die Trümmer mir der Zeit für Stau und Straßenverengungen. Weniger Autos sind keine Lösung, denn dann kommt der Verkehr zum Erliegen. Statt dessen muss man helfen, die Trümmer zu beseitigen oder besser: Dafür sorgen, dass es weniger Unfälle gibt.
Die Kernfrage ist also: Was macht normale, unschuldige LDL-Partikel so kaputt, dass sie Gefäßwände schädigen und dadurch Herz- und Kreislauferkrankungen begünstigen können? Hier haben Forscher einige alte Bekannte gefunden:
Ertappt: Oxidation, Glykation und Entzündungen
Es gibt inzwischen viele bekannte Faktoren, die LDL-Partikel schädigen können:
- Ein dauerhaft hoher Blutzuckerspiegel (etwa aufgrund hohen Kohlenhydrate-Konsums) führt dazu, dass überschüssige Glucose-Moleküle entweder direkt mit LDL-Partikeln reagieren oder mit anderen Proteinen zu sog. Advanced Glycation Endproducts (AGEs) reagieren, die sich an LDL-Partikel heften können. Solche beschädigten LDL-Partikel können nicht mehr auf gewohnte Weise an LDL-Rezeptoren andocken und auf diesem Weg aus dem Blut entfernt werden. AGEs können auch direkt Gefäßwände schädigen [20].
- Wie weiter oben erwähnt kann erhöhter Blutzucker auch die Apolipoproteine des LDL beschädigen, so dass diese nicht mehr von LDL-Rezeptoren erkannt werden. Solche „entarteten“ LDL-Partikel können dann nicht mehr über normale Wege entsorgt werden, sondern sammeln sich mit der Zeit an und müssen dann über Fresszellen abgebaut werden [21].
- Ebenso führt ein dauerhaft erhöhter Blutzuckerspiegel zu einer höheren Anzahl von oxidierten LDL-Partikeln. Dieser Vorgang scheint eng mit der Glykation von LDL durch Blutzucker zusammenzuhängen [22].
- Fructose reagiert ebenfalls mit Proteinen zu AGEs und zwar 5 mal stärker als Glucose und kann daher die Schädigung von LDL weiter beschleunigen. Auch Makrophagen (das sind die Fresszellen des Immunsystems) können durch Glykation beschädigt werden. Diese können dann für weitere „Trümmer“ sorgen, die die Bildung von Gefäßablagerungen begünstigen [23].
- Auch ohne LDL kann ein dauerhaft erhöhter Blutzuckerspiegel zu Schäden an Blutgefäßen führen. Das ist ein Grund dafür, warum Diabetes-Kranke einem höheren Risiko für Herz-Kreislauf-Erkrankungen ausgesetzt sind [24].
- Schließlich kann auch Cholesterin selbst oxidiert und dadurch beschädigt werden. Das kann z. B. durch längeres Frittieren bei hohen Temperaturen oder durch industrielle Verarbeitung von Eiern passieren. Oxidiertes Cholesterin heißt in der Literatur Oxysterol und wurde kürzlich als eine der Kernkomponenten für die Entstehung von Arteriosklerose identifiziert [25].
- Der gleiche Artikel macht auch eine weitere Substanz für die Mitschuld an Gefäßkrankheiten verantwortlich: Trans-Fette. Diese kommen in der Natur so gut wie nicht vor, außer in einer bestimmten, harmlosen Form in Kuhfett. Transfette, die durch industrielle Pflanzenölproduktion oder bei der Härtung von Fetten entstehen (z. B. Margarine) sind nicht natürlich und können Blutgefäße beschädigen [25].
Cholesterin ist Opfer, nicht Täter

Was fällt bei diesen Forschungsergebnissen auf? Alle Mechanismen deuten darauf hin, dass Cholesterin und LDL-Partikel lediglich Opfer sind, keine Täter.
Einer der Forscher, der oxidiertes Cholesterin und Transfette als Hauptursache für Gefäßkrankheiten identifizierte, Prof. Fred Kummerow von der Universität Illinois ist schon sein ganzes Forscher-Leben lang Skeptiker der Cholesterin-Hypothese gewesen. Und er ist es immer noch – im Alter von 99 Jahren.
Und er forscht immer noch weiter.
Prof. Kummerow empfiehlt übrigens, Eier zu essen, weil sie so viele wertvolle Nährstoffe auf einmal haben. Kürzlich bemerkte er, dass ein hoher Anteil an LDL weniger ein Zeichen für Herzkrankheiten sein könnte, sondern ein Anzeichen für einen Mangel an Tryptophan, einer Aminosäure und damit ein Eiweißbaustein. Wo ist Tryptophan drin? In Eiern und Fleisch.
Angesichts der inzwischen erdrückenden Beweislast, die für eine Entlastung des Cholesterins spricht, sprechen sich nicht nur Forscher, sondern auch einzelne Medien für eine Korrektur der Cholesterin-Hypothese aus. Nicht nur das „Time“-Magazin publizierte inzwischen mehrere Titelgeschichten über den Freispruch des Cholesterins, auch die deutsche FAZ schrieb kürzlich über den: Freispruch fürs Frühstücksei. Und der Spiegel schrieb neulich: Ernährung: US-Mediziner geben Entwarnung bei Cholesterin.
Das weckt Hoffnung für eine Trendwende in der Cholesterin-Wahrnehmung in der Gesellschaft.
Helfen Cholesterin-Medikamente?
Jetzt wissen wir also, dass Cholesterin und LDL-Partikel (alle anderen Lipoproteine sind sowieso schon freigesprochen) im Krimi um die koronaren Herzkrankheiten allenfalls Opfer und nicht Täter sind.
Was ist dann mit den eingangs erwähnten Statinen, also Cholesterin-senkenden Medikamenten?
(Es gibt mehrere Arten von Cholesterin-senkenden Arzneimitteln, die Statine sind die wichtigste Gruppe. Daher verwende ich zur Vereinfachung den Begriff „Statine“ als Oberbegriff für alle Cholesterin-senkenden Medikamente. Ein anderer Name für solche Medikamente ist „Lipid-Senker“.)
Kehren wir an den Anfang des Artikels zurück: Was wissen wir über Cholesterin?
- Cholesterin ist ein lebenswichtiger Stoff, der in jeder Zelle gebraucht wird und der für die Bildung der wichtigsten Hormone und in vielen anderen wichtigen Stoffwechselvorgängen im Körper eine zentrale Rolle spielt.
- Lipoproteine (HDL, LDL und Co.), die Cholesterin, Fette und Fett-ähnliche Substanzen im Körper transportieren bilden ein komplexes und lebenswichtiges System, das die Evolution im Laufen von Millionen von Jahren entwickelt hat.
- Selbst die moderne Wissenschaft weiß heute noch nicht alles über Cholesterin und über Lipoproteine: Vieles konnte bisher entschlüsselt werden, aber diese Erkenntnisse werfen eher mehr Fragen auf, als mit Gewissheit sagen zu können, wie genau Cholesterin, Fett, Lipoproteine und verschiedene Krankheiten zusammenhängen.
Auf Deutsch: Mit dem Cholesterin-System spielt man nicht. Jedenfalls nicht ungestraft.

Trotzdem werden jedes Jahr knapp 30 Milliarden US-Dollar weltweit für Lipid-Senker ausgegeben. Nicht ohne Folgen:
- Eine Senkung des Cholesterin-Spiegels senkt auch die Produktion von Cortisol, Geschlechts- und vielen anderen Hormonen, darunter auch das Vitamin D. Das wiederum kann eine Kaskade von weiteren Folgen nach sich ziehen. Daher gehören zu den typischen Nebenwirkungen von Cholesterinsenkern: Müdigkeit, Muskelschwäche, nachlassende Potenz, Nervenstörungen, Schmerzen, Muskelschwund, Depressionen und viele andere mehr.
- Vor allem Cortisol, das Hormon, das uns nach dem Schlafen „wach“ macht und für den Energiehaushalt mit zuständig ist, kann durch Cholesterin-Mangel aufgrund von Medikamenten seinen Aufgaben nicht mehr richtig nachkommen. Dazu gehört auch die Regelung des Kalium-Haushaltes, was weitreichende Auswirkungen auf Blutdruck, Herz- und Skelettmuskulatur und den restlichen Mineralhaushalt hat.
- Cholesterin-Mangel bedeutet auch, dass weniger Cholesterin als Baustoff für Zellen zur Verfügung steht. Funktionsstörungen auf Zell-Ebene können auch bedeuten, dass mehr Krebs-Zellen entstehen. Krebs entsteht häufig über lange Zeiträume hinweg, so dass diese Art von Nebenwirkungen bisher kaum erforscht wurde. Denn typische Medikamenten-Studien dauern nur 5 Jahre, während Krebs sich typischerweise über längere Zeiträume entwickelt. Zumindest fällt auf, dass Teilnehmer an Langzeit-Studien mit Cholesterin-senkenden Medikamenten auch häufiger an Krebs erkranken und umgekehrt fällt auch auf, dass Menschen, die an Krebs erkrankt sind häufiger niedrige Cholesterin-Werte haben [26].
- Es fällt auch auf, dass Menschen, die mit Statinen behandelt werden eine höhere Todesrate durch Unfälle, Selbstmord oder durch Gewaltdelikte aufweisen [27]. Die Lage hier ist noch unklar und sollte sicher genauer untersucht werden, aber eine plausible Erklärung wäre, dass Cholesterinmangel aufgrund von Statinen einen Einfluss auf die Hormonproduktion und damit auf das Gemüt ausübt. Zumindest taucht auch Depression in der Liste der dokumentierten Nebenwirkungen vieler Statine auf. Vielleicht lassen sich Depressionen und andere negative Wirkungen auf das Gemüt auch ganz einfach durch alle anderen Nebenwirkungen wie Muskelschwund, Erektionsstörungen, Schlaflosigkeit etc. erklären. Damit hätte ich sicher auch häufiger schlechte Laune.
Aber vielleicht ist der Preis in Form von Nebenwirkungen ja gerechtfertigt und es gibt eine positive Seite von Cholesterinsenkern? Schließlich sind sie ja gezielt für die Verhinderung von Herzinfarkten entwickelt worden, das muss doch in Studien überprüft worden sein?
Die Antwort ist ein klares Jein: Der Mediziner Dr. David Newman wertete 11 Studien, die die Wirkung von Statinen auf Menschen ohne Anzeichen von Herz-Kreislauf-Krankheiten („primäre Prävention“) untersucht haben. Das Ergebnis (statistisch betrachtet):
- Kein einziges Leben wurde gerettet.
- In 1 von 104 Fällen konnte ein Herzinfarkt verhindert werden.
- In 1 von 154 Fällen konnte ein Schlaganfall verhindert werden.
Aber:
- In 1 von 100 Fällen entwickelte sich eine Diabetes-Erkrankung.
- In 1 von 10 Fällen kam es zu Muskelschäden.
Details: Statin Drugs Given for 5 Years for Heart Disease Prevention (Without Known Heart Disease).
Selbst wenn man Patienten betrachtet, die hohe Risikofaktoren für Herz-Kreislaufkrankheiten haben, aber noch keinen Herzinfarkt erlitten hatten, scheinen Statine keine Vorteile zu bringen [28].
Etwas besser sieht es bei Patienten aus, die schon einen Herzinfarkt erlitten hatten (sog. „sekundäre Prävention“). Hier hat Dr. Newman 4 Studien gefunden und ausgewertet:
- In 1 von 83 Fällen konnte ein Leben gerettet werden.
- In 1 von 39 Fällen konnte ein (nicht-tödlicher) Herzinfarkt verhindert werden.
- In 1 von 125 Fällen konnte ein Schlaganfall verhindert werden.
Die Nachteile waren die Gleichen: 1/100 Diabetes-Fälle und 1/10 Fälle mit Muskelschwund.
Details: Statins Given for 5 Years for Heart Disease Prevention (With Known Heart Disease).
Schaut man genauer hin, stellt sich heraus, dass dieser recht kleine, sekundäre positive Effekt nur bei Männern auftritt. Bei Frauen zeigte sich in einer Metaanalyse kein positiver Effekt auf das Auftreten von Schlaganfall oder auf die allgemeine Todeswahrscheinlichkeit [29].
Auch bei Menschen, die älter als 80 Jahre sind, gibt es keine Anzeichen für Vorteile durch Cholesterin-Senker, hier war es eher so, dass die größte Todeswahrscheinlichkeit bei den Menschen mit den niedrigsten Cholesterinspiegeln lag [30].
Zusammenfassung:
- Wenn man schon mal einen Herzinfarkt hatte und
- unter 80 Jahre alt ist und
- männlich ist,
nur dann kann man laut aktueller Studienlage mit Statinen in ca. 1 von 83 Fällen ein Leben verlängern.
Für alle anderen Bevölkerungsgruppen (Frauen, Menschen ohne Herzinfarkt und Menschen, die älter als 80 Jahre sind) zeigen Statine nach aktueller Studienlage keine lebensverlängernden Vorteile.
Um fair zu bleiben: Auch ein Herzinfarkt ohne Todesfolge oder ein Schlaganfall ist ein dramatisches Ereignis und Statine können solche Fälle zumindest statistisch gesehen verhindern. Aber nur bei einem kleinen Prozentsatz der Fälle. In viel mehr Fällen zeigen Statine dagegen erhebliche Nebenwirkungen wie Muskelschwund (1 von 10 Fällen) oder das Auftreten von Diabetes (1 von 100 Fällen) – nicht zu schweigen von allen anderen Nebenwirkungen, die von den Studien nicht berücksichtigt wurden: Müdigkeit, Schmerzen, Schlaflosigkeit, Verdauungsbeschwerden, Potenzstörungen, Depressionen, usw.
Und das setzt voraus, dass die bisherigen Studien sauber durchgeführt wurden. Gerade hier kommen jetzt Zweifel auf. Denn natürlich ist die Pharma-Industrie daran interessiert, ihre Medikamente in Studien gut aussehen zu lassen. Hierzu wurden im Jahre 2005/2006 die Richtlinien für randomisierte kontrollierte Studien verschärft, so dass Ärzte nun darauf drängen, die Ergebnisse von älteren Studien neu zu überprüfen: Beyond Confusion and Controversy, Can We Evaluate the Real Efficacy and Safety of Cholesterol-Lowering with Statins?
Statin-Befürworter könnten jetzt einwerfen: „Moment mal, wenn die Cholesterin-Hypothese falsch sein soll, warum helfen dann Statine?“
Nun, erstens ist der positive Effekt von Statinen auf Herz-/Kreislauf-Erkrankungen wie wir oben gesehen haben nicht gerade berauschend und zweitens scheint es andere Mechanismen zu geben, auf die Statine Einfluss ausüben und der unabhängig vom Cholesterin wirkt: Der Effekt der Statine auf das Herz-/Kreislauf-Krankheiten-Risiko scheint nämlich eher unabhängig davon zu sein, wie hoch der LDL-Wert der betroffenen Patienten vor Einnahme des Medikaments war [14].
Fazit
- Cholesterin ist ein wichtiger Baustein für jede Zelle, für Hormone und für viele weitere Stoffwechselvorgänge im menschlichen Körper.
- Die Lipoproteine HDL, LDL & Co. bilden ein über Millionen von Jahren entwickeltes und ausgeklügeltes System für den Transport von Fetten und Fett-ähnlichen Substanzen im Körper, in das man besser nicht eingreifen sollte.
- Cholesterin aus Nahrungsmitteln wirkt sich nur unwesentlich auf Cholesterin im Blut aus.
- Es ist umstritten, inwiefern Cholesterin im Blut an der Entstehung von Herz- und Kreislaufkrankheiten beteiligt ist. Neuere Ergebnisse gehen davon aus, dass Cholesterin genauso ein Opfer von den eigentlichen Ursachen dieser Krankheiten ist, wie die Gefäßwände selbst.
- Tierisches Fett in der Nahrung hat keinen negativen Einfluss auf das Risiko, eine Herz-/Kreislauferkrankung zu entwickeln.
- Cholesterin-senkende Medikamente bieten kaum Vorteile, dafür viele bekannte und noch unbekannte, da schwer zu untersuchende Nachteile.
- Die eigentlichen Ursachen für Herz- und Kreislauferkrankungen liegen u. a. bei übermäßigem Kohlenhydrat- und Zucker-Konsum, oxidierten, modifizierten und anderen denaturierten Fetten, oxidiertem Cholesterin sowie weiteren Faktoren wie Stress, Rauchen, Übergewicht, Bewegungsmangel, Alkoholkonsum, etc. Aber das ist Stoff für einen anderen Artikel.
- Viele dieser Faktoren haben gleichzeitig auch negative Auswirkungen auf Cholesterin und Lipoproteine – was deren Assoziation zu Herz- und Kreislauferkrankungen erklärt und gleichzeitig der Cholesterin-Hypothese widerspricht.
Ein spannendes Thema, das sicher noch nicht zu Ende erforscht ist.
Für mich persönlich steht jedoch fest: Hohe Cholesterin-Werte sind kein Grund zur Panik, sondern eher ein Zeichen dafür, dass der Körper arbeitet und das Lipid-System seinen Job tut. Man sollte stark erhöhte Werte nicht ignorieren, sondern nachforschen, ob man vielleicht kürzlich an einer Infektion, einer sonstigen Erkrankung, an Stress oder anderen negativen Umwelt- und Lebensstil-Faktoren leidet oder ob es eine erbliche Ursache dafür gibt. Grund zur Panik sollten sie jedoch nicht sein.
Medikamente einzunehmen, die in ein so komplexes System derart grob eingreifen halte ich für bedenklich, vor allem wenn die Grundlage für diese Medikamente sich als falsch und nicht nachvollziehbar herausgestellt hat und das Risiko/Nutzen-Verhältnis so ungünstig aussieht.
Cholesterin-Werte mit Medikamenten künstlich herunterzuziehen heisst, eine womöglich unbekannte Ursache unter den Teppich zu kehren und gleichzeitig neue Gesundheits-Risiken einzugehen, denn hohe Cholesterin-Werte sind immer nur Symptome und keine Ursachen.
Ich hoffe, Euch hat dieser Überblick gefallen. Jedenfalls habe ich beim Recherchieren und Schreiben dieses Artikels wieder jede Menge Neues dazugelernt.
Was habt Ihr für Erfahrungen mit Cholesterin und vielleicht auch mit Cholesterin-Medikamenten gemacht?
Buchtipps
Quellen
- [1]
- Connor WE, Lin DS: The intestinal absorption of dietary cholesterol by hypercholesterolemic (type II) and normocholesterolemic humans., 1974
- [2]
- Weidman WH, Elveback LR, Nelson RA, Hodgson PA, Ellefson RD: Nutrient intake and serum cholesterol level in normal children 6 to 16 years of age., 1978
- [3]
- Jones PJ, Pappu AS, Hatcher L, Li ZC, Illingworth DR, Connor WE: Dietary cholesterol feeding suppresses human cholesterol synthesis measured by deuterium incorporation and urinary mevalonic acid levels., 1996
- [4]
- Kolodgie FD, Katocs AS Jr, Largis EE, Wrenn SM, Cornhill JF, Herderick EE, Lee SJ, Virmani R: Hypercholesterolemia in the rabbit induced by feeding graded amounts of low-level cholesterol. Methodological considerations regarding individual variability in response to dietary cholesterol and development of lesion type., 1996
- [5]
- Phinikaridou A, Hallock KJ, Qiao Y, Hamilton JA: A robust rabbit model of human atherosclerosis and atherothrombosis., 2009
- [6]
- Kern F Jr: Normal plasma cholesterol in an 88-year-old man who eats 25 eggs a day. Mechanisms of adaptation., 1991
- [7]
- Herron KL, Vega-Lopez S, Conde K, Ramjiganesh T, Roy S, Shachter NS, Fernandez ML: Pre-menopausal women, classified as hypo- or hyperresponders, do not alter their LDL/HDL ratio following a high dietary cholesterol challenge., 2002
- [8]
- Herron KL, Vega-Lopez S, Conde K, Ramjiganesh T, Shachter NS, Fernandez ML: Men classified as hypo- or hyperresponders to dietary cholesterol feeding exhibit differences in lipoprotein metabolism., 2003
- [9]
- Unknown author: The Masai's cholesterol., 1971
- [10]
- Ramsden CE, Zamora D, Majchrzak-Hong S, Faurot KR, Broste SK, Frantz RP, Davis JM, Ringel A, Suchindran CM, Hibbeln JR: Re-evaluation of the traditional diet-heart hypothesis: analysis of recovered data from Minnesota Coronary Experiment (1968-73)., 2016
- [11]
- Masharani U, Sherchan P, Schloetter M, Stratford S, Xiao A, Sebastian A, Nolte Kennedy M, Frassetto L: Metabolic and physiologic effects from consuming a hunter-gatherer (Paleolithic)-type diet in type 2 diabetes., 2015
- [12]
- Hu T, Mills KT, Yao L, Demanelis K, Eloustaz M, Yancy WS Jr, Kelly TN, He J, Bazzano LA: Effects of low-carbohydrate diets versus low-fat diets on metabolic risk factors: a meta-analysis of randomized controlled clinical trials., 2012
- [13]
- Harcombe Z, Baker JS, Cooper SM, Davies B, Sculthorpe N, DiNicolantonio JJ, Grace F: Evidence from randomised controlled trials did not support the introduction of dietary fat guidelines in 1977 and 1983: a systematic review and meta-analysis., 2015
- [14]
- Ravnskov U: High cholesterol may protect against infections and atherosclerosis., 2003
- [15]
- Coresh J, Kwiterovich PO Jr, Smith HH, Bachorik PS: Association of plasma triglyceride concentration and LDL particle diameter, density, and chemical composition with premature coronary artery disease in men and women., 1993
- [16]
- Gardner CD, Fortmann SP, Krauss RM: Association of small low-density lipoprotein particles with the incidence of coronary artery disease in men and women., 1996
- [17]
- Hoogeveen RC, Gaubatz JW, Sun W, Dodge RC, Crosby JR, Jiang J, Couper D, Virani SS, Kathiresan S, Boerwinkle E, Ballantyne CM: Small dense low-density lipoprotein-cholesterol concentrations predict risk for coronary heart disease: the Atherosclerosis Risk In Communities (ARIC) study., 2014
- [18]
- Nair D, Carrigan TP, Curtin RJ, Popovic ZB, Kuzmiak S, Schoenhagen P, Flamm SD, Desai MY: Association of total cholesterol/ high-density lipoprotein cholesterol ratio with proximal coronary atherosclerosis detected by multislice computed tomography., 2009 Winter
- [19]
- Witztum JL, Steinberg D: Role of oxidized low density lipoprotein in atherogenesis., 1991
- [20]
- Veiraiah A: Hyperglycemia, lipoprotein glycation, and vascular disease., 2005 Jul
- [21]
- Picard S: Lipoprotein glyco-oxidation., 1995
- [22]
- Soran H, Durrington PN: Susceptibility of LDL and its subfractions to glycation., 2011
- [23]
- Seneff S, Wainwright G, Mascitelli L: Is the metabolic syndrome caused by a high fructose, and relatively low fat, low cholesterol diet?, 2011
- [24]
- Fiorentino TV, Prioletta A, Zuo P, Folli F: Hyperglycemia-induced oxidative stress and its role in diabetes mellitus related cardiovascular diseases., 2013
- [25]
- Kummerow FA: Interaction between sphingomyelin and oxysterols contributes to atherosclerosis and sudden death., 2013
- [26]
- Ravnskov U, McCully KS, Rosch PJ: The statin-low cholesterol-cancer conundrum., 2012
- [27]
- Muldoon MF, Manuck SB, Matthews KA: Lowering cholesterol concentrations and mortality: a quantitative review of primary prevention trials., 1990
- [28]
- Ray KK, Seshasai SR, Erqou S, Sever P, Jukema JW, Ford I, Sattar N: Statins and all-cause mortality in high-risk primary prevention: a meta-analysis of 11 randomized controlled trials involving 65,229 participants., 2010
- [29]
- Gutierrez J, Ramirez G, Rundek T, Sacco RL: Statin therapy in the prevention of recurrent cardiovascular events: a sex-based meta-analysis., 2012
- [30]
- Petersen LK, Christensen K, Kragstrup J: Lipid-lowering treatment to the end? A review of observational studies and RCTs on cholesterol and mortality in 80+-year olds., 2010
- [31]
- Andreas Eenfeldt: Echt fett - Iss dich satt und nimm ab: Warum uns Kohlenhydrate und Zucker süchtig machen
, 2018*
- [32]
- Uffe Ravnskov, Udo Pollmer, Susanne Warmuth: Mythos Cholesterin: Die zehn größten Irrtümer: Die größten Irrtümer
, 2010*
- [33]
- Prof. Dr. med. Walter Hartenbach: Die Cholesterin-Lüge
, 2015*
- [34]
- Michael R. Eades: Protein Power: The High-Protein/Low-Carbohydrate Way to Lose Weight, Feel Fit, and Boost Your Health--in Just Weeks!
, 1997*
Bilder
- Spiegeleier-Bild: Archiv des Autors, mit Cholesterin-Molekül, s.u.
- Cholesterin-Molekül: JMOL-Strukturdatei von Cholesterol Formula & Structure, mit Jmol, einem open-source Java Viewer für chemische Strukturen in 3D. visualisiert und animiert und mit GIFsicle konvertiert.
- LDL-Partikelschnitt und LDL/HDL-Vergleich: Juan Gärtner/Shutterstock.com, unter Lizensierung von Shutterstock.com genutzt.
- Big Buck Bunny, (C) Copyright 2008, Blender Foundation / www.bigbuckbunny.org, genutzt unter der Creative Commons Attribution 3.0 Lizenz.
- Rosuvastatin, von Malcolm Koo, genutzt unter der CC-BY-SA 3.0-Lizenz.
- Time-Titelbilder: Cholesterol, Cover vom 26. März 1984, von Andrew Unangst, Copyright (C) 1984 Time Magazine und Cholesterol…And Now The Good News, Cover vom 19. Juli 1999, von Andrew Unangst, Copyright (C) 1999 Time Magazine, genutzt als Bildzitat/Großzitat.
*: Amazon Affiliate-Link: Kauf’ Dich schlank und unterstütze dabei Paleosophie mit einer kleinen Prämie. Wir beide gewinnen!
Von Constantin Gonzalez am 21.04.2016, aktualisiert: 19.12.2016 in Grundlagen.
Hat Dir dieser Artikel gefallen? Dann:
Passende Artikel zum Weiterlesen:
- Wikipedia: Cholesterin
- Urgeschmack: Cholesterin ist unschuldig
- Foodlinx: Warum die USA die Cholesterinbeschränkung aufhebt
- Kitchen on Fire: Blutbild nach 2,5 Jahren Paleo – Blutfettwerte
- Alles, was man über Fett wissen sollte
- Blutdruck, Cholesterin-Spiegel und Körperfett zum Selber-Programmieren
Mehr spannende Paleo-Artikel findest Du täglich neu auch auf Paleo-Planet, dem deutschen Paleo-Blog-Aggregator.